Kaj je sepsa?
Sepsa je sistemska okužba. Bolezen se kaže z motnjo v delovanju posameznega organa oziroma organskega sistema. Če je ne prepoznamo ali ukrepamo prepozno, to lahko vodi v odpoved organa, dodatne zaplete in tudi smrt.
Sodobne spremembe v klasifikaciji sepse
Pogovarjali smo se z izr. prof. dr. Matjažem Jerebom, dr. med., predstojnikom Klinike za infekcijske bolezni in vročinska stanja. Razložil je, da je nekoč veljala razdelitev sepse po naslednjih stopnjah: sistemski vnetni odziv, sepsa, huda sepsa in septični šok. Danes bolezen delimo na sepso in septični šok.
Kaj je septični šok?
»Septični šok je težja oblika sepse, ki bolnika neposredno življenjsko ogroža in ima v primerjavi s sepso pomembno višjo smrtnost,« pove naš sogovornik in doda, da je smrtnost zaradi sepse 10- do 20-odstotna, smrtnost zaradi septičnega šoka pa je od 15- do več kot 50-odstotna.
Po podatkih intenzivnega oddelka Klinike za infekcijske bolezni in vročinska stanja je leta 2023 pri njih umrlo 30 % bolnikov s septičnim šokom, smrtnost zaradi drugih okužb, ki so bolnike prav tako življenjsko ogrožale, pa je bila pomembno nižja – 17-odstotna.
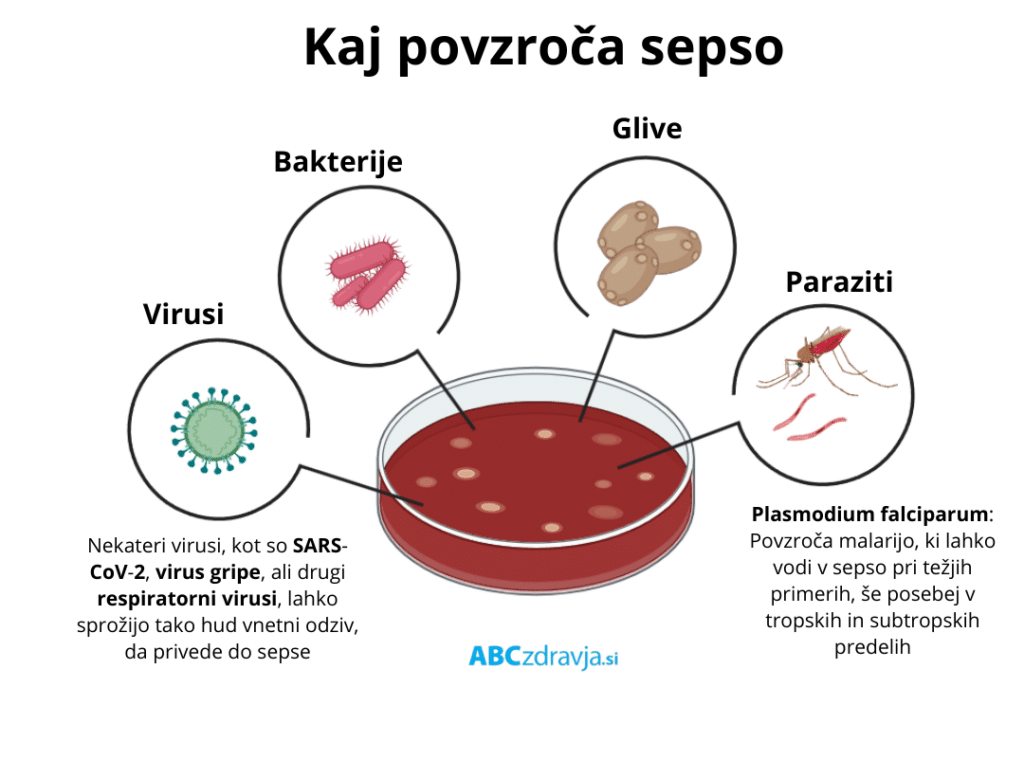
Glavni povzročitelji sepse
»Sepsa pomeni sistemsko okužbo, običajno gre za bakterijsko okužbo, lahko pa jo povzročajo tudi glive. Najpogostejši izvor sepse so okužbe dihal, sledijo okužbe v trebuhu, okužbe sečil, mehkih tkiv in kože, redkeje drugih organov. V približno 20 % izvor sepse ni jasen. Pri posameznih bolnikih je lahko več primarnih žarišč,« pojasnjuje dr. Jereb.
Kdo je najbolj izpostavljen tveganju za sepso?
»Dejavniki tveganja so različni. Mednje uvrščamo starost, sepsa se pogosteje pojavlja pri starejših osebah, saj pojavnost sepse strmo naraste po 60. letu starosti, in pri dojenčkih, še posebej so ogroženi novorojenčki z majhno porodno težo. Pomemben dejavnik tveganja je predhodna kronična bolezen – sepsa je pogostejša pri sladkornih bolnikih, pri bolnikih s kronično obstruktivno pljučno boleznijo, pri bolnikih s kroničnimi boleznimi srca, tudi pri alkoholikih. Še posebej ogroženi so bolniki brez vranice, sepsa pri njih je pogostejša in predvsem je njen potek zelo hiter, zato je tudi izid bolezni običajno slabši.
Večje tveganje za pojav sepse imajo tudi imunokompromitirani bolniki, kot so bolniki po presaditvi matičnih krvotvornih celic ali po presaditvi solidnega organa ter vsi tisti bolniki, ki prejemajo kemoterapijo ali zdravila, ki oslabijo imunski sistem. Imunski odziv pri vseh naštetih bolnikih je slabši in neustrezen ter tako ne daje ustrezne obrambe pred okužbo,« razloži dr. Jereb.
Prepoznavanje znakov sepse
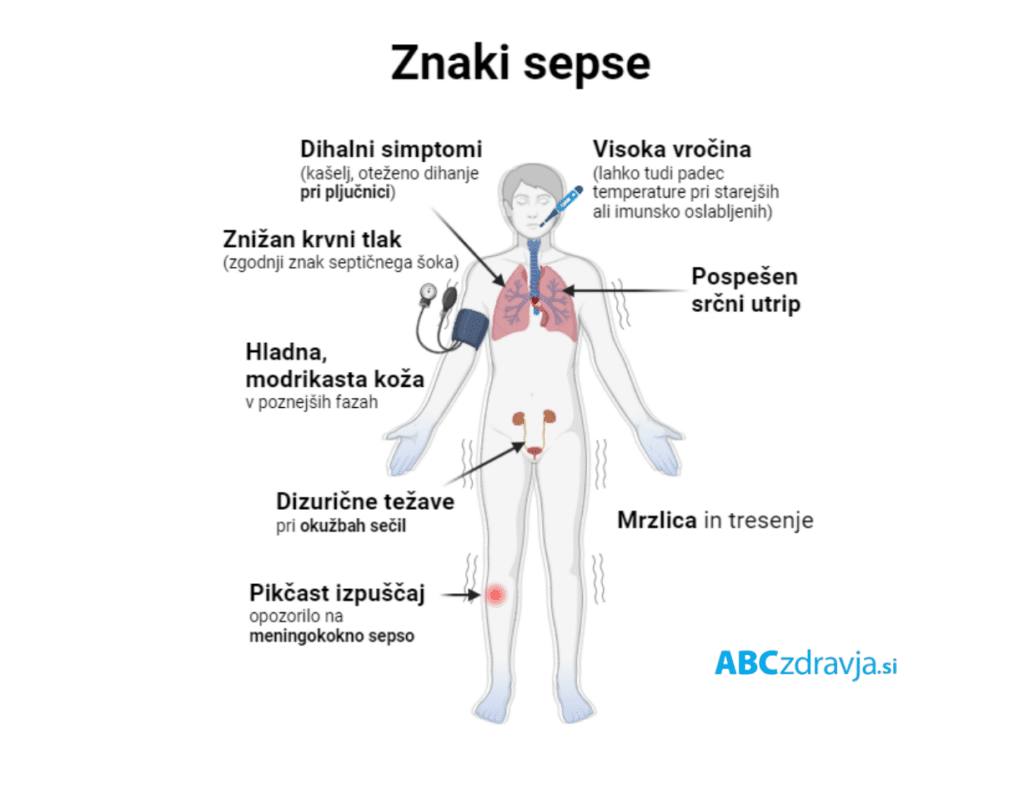
Kako se sepsa kaže, kakšni so simptomi? »Kot vsaka okužba se tudi sepsa najpogosteje kaže z vročino. Pred porastom telesne temperature se običajno pojavi mrzlica. Vendar se telesna temperatura ne zviša pri vseh bolnikih, pri nekaterih, predvsem starejših ali bolnikih, ki so imunokompromitirani, je lahko telesna temperatura nižja od normalne.
Bolniki s sepso imajo pospešen utrip srca, zelo zgodaj lahko pride do znižanja krvnega tlaka in pojava septičnega šoka. V poznejši fazi, ko že prihaja do odpovedi organov, koža postane hladna in modrikasta. Ob tem so prisotni tudi simptomi, ki so povezani s primarnim mestom okužbe: če je izvor sepse pljučnica, imajo bolniki respiratorne simptome, kot je kašelj. Pri izvoru sepse v sečilih imajo lahko dizurične težave in jih peče, ko gredo na vodo. Pri nekaterih povzročiteljih sepse se lahko pojavijo spremembe na koži v obliki pikčastega izpuščaja, kar povezujemo z meningokokno sepso, gre za alarmanten klinični znak, ki zahteva hitro ukrepanje. Takšnega bolnika je treba hitro napotiti v bolnišnico,« odgovarja dr. Jereb in poudari pomen tega, da takšnih pikčastih krvavitev zdravnik ne spregleda in natančno pregleda bolnikove vidne sluznice in kožo.
»V začetni fazi bolezni so te spremembe lahko prikrite in ob nenatančnem pregledu se jih lahko spregleda. Pozorni moramo biti tudi pri starejših bolnikih, saj so pri njih lahko v ospredju drugi simptomi, ki nas morda zvedejo: bolniki so nemirni, odsotni, imajo nerazumljiv govor in takšne bolnike zato neredko napotijo na pregled k nevrologu.«
Kako hitro napreduje sepsa?
Kako hitro poteka okužba? »Ko je bakterija že v krvnem obtoku, ko je torej sistemska okužba že nastala, je potek bolezni zelo hiter, napreduje v nekaj urah. Še zlasti pri bolnikih brez vranice je vsaka ura odločilna,« opozarja zdravnik.
Zakaj je sepsa tako velik izziv za javno zdravje?
Dr. Jereb poudari, da je sepsa velik javnozdravstveni problem: »Zboli lahko vsak, tudi v razvitem svetu bolniki kljub temu da so na voljo aparati in zdravila, še vedno umirajo. Posledice niso redke, okoli 40 % bolnikov jih po preboleli sepsi utrpi. Številni potrebujejo ponovno bolnišnično obravnavo, 10 do 20 % bolnikov ima lahko trajne posledice, te so lahko odraz same bolezni, po drugi strani pa so lahko tudi posledica intenzivnega zdravljenja. Pri tem lahko prihaja do dodatnih okvar tkiv in organov. Zaradi zdravil za zviševanje krvnega tlaka lahko pride do dodatnih motenj pri prekrvavitvi organov in tkiv. V nekaterih primerih je zaradi hude motnje prekrvavitve okončin potrebna amputacija prstov ali celotne okončine.
Poleg teh težkih posledic lahko nastopijo tudi druge posledice, ki jih težje opredelimo in ni vedno jasno, ali so povezane s sepso ali so odraz dolgotrajne hospitalizacije in zdravljenja na intenzivnem oddelku ter podpore zdravljenju z različnimi aparati. Te posledice se lahko kažejo kot živčno-mišična oslabelost, kronične bolečine, bolniki lahko po zdravljenju postanejo depresivni, so utrujeni, imajo kognitivne motnje, težave s koncentracijo, motnje spanja in podobno,« še pojasni dr. Jereb.
Hitro in učinkovito diagnosticiranje sepse
Diagnostika mora biti izvedena hitro. Kako poteka?
»Pogledajo se različni laboratorijski parametri, s katerimi se ocenjujeta funkcija posameznih organov in stopnja vnetja. Za potrditev vzroka sepse pa je treba narediti dodatne mikrobiološke preiskave. Bolnikom s sumom na sepso vzamemo kri, za poskus osamitve povzročitelja okužbe, kar je osnova za usmerjeno protimikrobno zdravljenje. Laboratorijska diagnostika se opravi pred začetkom zdravljenja in med zdravljenjem. Ob prvem stiku z bolnikom ne vemo, za katerega povzročitelja gre, lahko le sklepamo glede na to, da vemo, katere bakterije oz. glive najpogosteje povzročajo sepso pri bolniku, ki prihaja iz domačega okolja, in katere pri bolniku, ki je zbolel v bolnišničnem okolju. Glede na te izkušnje izberemo antibiotik, ki ima širši spekter delovanja in s tem ciljamo na pričakovane povzročitelje sepse. Z mikrobiološkimi preiskavami pa sepso lahko natančno opredelimo in vemo, kaj je povzročitelj, ter tako zdravljenje usmerimo. Spekter delovanja antibiotika, ki ga v nadaljevanju zdravljenja uporabimo, je tako ožji.«
Zdravljenje sepse in stabilizacija bolnika
Kot pove naš sogovornik, je zdravljenje sepse kompleksno.
»Najbolj ogroženi so bolniki s septičnim šokom, pri katerih že v zgodnji fazi bolezni ugotovimo znižan krvni tlak. Znižan krvni tlak vodi v okvaro organov in njihovo odpoved, nazadnje tudi v smrt. Zato je pomembno, da bolnika čim prej stabiliziramo, da dosežemo normalno delovanje srčno-žilnega sistema. Bolnikom nadomeščamo tekočino, kar imenujemo tekočinsko oživljanje. Če nam s tekočinskim oživljanjem ne uspe vzpostaviti normalnega krvnega tlaka, dodamo zdravila, s katerimi zvišujemo krvni tlak. Hkrati pri bolniku z utemeljenim sumom na sepso ali sliko septičnega šoka po odvzemu krvi za mikrobiološke preiskave uvedemo antibiotik. Pri bolnikih s septičnim šokom ali pri bolnikih z zelo verjetno sepso antibiotik uvedemo v času ene ure. Ker pri sepsi prihaja do okvare in odpovedi organov, številni bolniki potrebujejo podporo delovanju organov.«
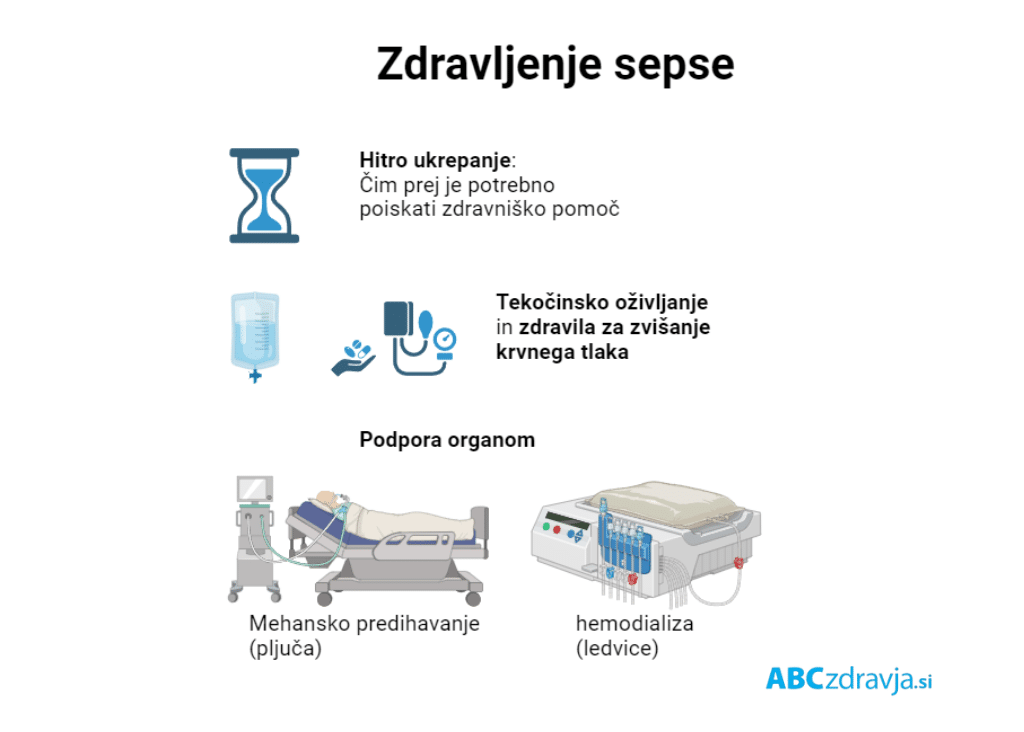
Kako podpreti organe pri sepsi?
»Če so prizadeta pljuča, lahko pride do dihalne odpovedi in bolnik potrebuje podporo z mehanskim predihavanjem. Če odpovedo ledvice, bolniki potrebujejo nadomestno hemodializno zdravljenje. Pri tako imenovanem reševalnem zdravljenju lahko uporabimo tudi posebne membrane, s katerimi iz krvi odstranjujemo dele bakterij in posrednike vnetja, ki so odgovorni za dodatne okvare tkiv in organov,« razlaga dr. Jereb in poudari, da vsak bolnik s sepso ali septičnim šokom spada v bolnišnico. Bolniki s septičnim šokom pa se praviloma zdravijo na oddelkih za intenzivno zdravljenje.
Kaj je značilno za bolnišnično sepso?
Kot pove dr. Jereb, je po definiciji to sepsa, ki se pojavi pri bolniku, ki je več kot 48 ur hospitaliziran.
»Incidenca je v različnih okoljih različna, najpogosteje se pojavi pri bolnikih na oddelkih za intenzivno zdravljenje, manj na navadnih oddelkih. Več okužb je pri bolnikih, ki so bili operirani, pri tistih, ki so imunsko kompromitirani, in podobno. Zapleti so povezani z osnovno boleznijo, zaradi katere je bil bolnik sprejet v bolnišnico, povezani pa so tudi z načinom obravnave teh bolnikov. Pogostejši so pri bolnikih, ki imajo vstavljene žilne katetre, ki so intubirani, priključeni na aparate za mehansko predihavanje in podobno. Pogostejši so tudi pri bolnikih z obsežnimi opeklinami.«
Kako zmanjšati tveganje za sepso?
Sepsa lahko doleti vsakega od nas, pogostejša pa je pri že omenjenih skupinah bolnikov. Dr. Jereb izpostavi, da imamo določena orodja, s katerimi lahko sepso tudi preprečujemo.
Katera so to? »Pomembni so splošni ukrepi, kot so skrb za zdravo življenje (zdrava prehrana, veliko gibanja, izogibanje škodljivim navadam, kot sta kajenje in uživanje alkohola), higieno in ustno higieno.
Okužbe lahko učinkovito preprečujemo tudi s cepljenjem
Določena cepiva, kot je cepivo proti pnevmokoknim okužbam (pnevmokok je bakterija, ki lahko povzroča sepso), lahko preprečijo invazivno okužbo. To cepljenje je za osebe nad 65. letom starosti brezplačno, saj ga plača zavarovalnica. Želimo si, da bi ljudje izrabili vse te možnosti in bi se pojavnost sepse zmanjšala,« za konec še poudari dr. Jereb.
ABC
A Najpogostejši izvor sepse so okužbe dihal.
B Ko je bakterija že v krvnem obtoku, je potek bolezni zelo hiter, napreduje v nekaj urah.
C Zdravljenje sepse je kompleksno.