Avtorica: Katja Štucin
Kaj so pnevmokokne okužbe in kako se prenašajo?
Pnevmokok je med najpogostejšimi povzročitelji bakterijskih okužb. Pnevmokoke pogosto najdemo v žrelu ali nosu zdravih ljudi. Prenašajo se kapljično, torej s kihanjem in kašljanjem. Za pnevmokokno okužbo lahko zboli vsak, pogosteje pa zbolijo majhni otroci, mlajši od štirih let, dečki pogosteje kot deklice.
Gre torej za bakterijsko okužbo. Kakšne okužbe pa lahko le-ta povzroča?
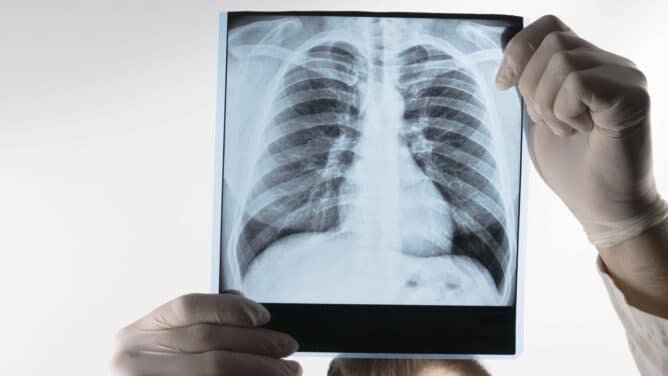
Bakterija Streptococcus pneumoniae ali krajše pnevmokok povzroča različne invazivne okužbe, kot so pnevmokokni meningitis, sepsa, bakteriemija in bakteremična pljučnica, najpogostejša s pnevmokoki povzročena neinvazivna okužba pri otrocih je vnetje srednjega ušesa. Navadno zbolevajo otroci, ki so mlajši od treh let. V prvem letu življenja skoraj 60 odstotkov otrok preboli vsaj eno epizodo vnetja srednjega ušesa. V več kot polovici primerov takšno vnetje povzročajo pnevmokoki. Bolezen se prične z nenadno hudo bolečino v ušesu, včasih tudi v obeh ušesih, spremlja pa jo povišana temperatura. Če se vnetja pogosto ponavljajo, lahko vodijo v okvaro sluha.
Kakšni so simptomi za ostale posamezne okužbe? Kako jih prepoznamo?
Zelo huda bolezen je gnojni meningitis oz. gnojno vnetje možganskih ovojnic. Običajno bolezen nastopi hitro, v nekaj urah, z vročino, bruhanjem, izrazito zaspanostjo, motnjo zavesti, včasih krči, večji otroci tožijo zaradi glavobola in imajo otrpel tilnik. Tak otrok mora takoj poiskati zdravniško pomoč. Kljub hitremu in učinkovitemu zdravljenju je smrtnost zaradi pnevmokoknega meningitisa še vedno zelo velika, približno 15 odstotkov otrok pa ima po preboleli bolezni različne posledice, kot so gluhost in epileptični napadi.
Sepsa ali zastrupitev krvi in prikrita bakteriemija predstavljata različno hude stopnje bolezni, kjer so bakterije prisotne in se v krvi bolnika razmnožujejo. Sepsa pomeni težjo stopnjo okužbe, kjer se posledično okvarijo tudi nekateri notranji organi. Tudi pri tej bolezni je izid odvisen od tega, kako hitro smo jo prepoznali in pričeli z zdravljenjem. Sepsa pa lahko kljub zdravljenju resno ogrozi življenje bolnika.
Prikrito bakteriemijo prepoznamo po nenadni visoki telesni temperaturi z mrzlico, slabim počutjem, ne najdemo pa mesta okužbe. Bolezen je pogosta pri majhnih otrocih, če jo pravočasno prepoznamo in zdravimo z antibiotiki, ne pušča posledic.
Bakterijsko pljučnico pri otrocih v skoraj 90 odstotkih povzročijo pnevmokoki. Bolezen se običajno začne nenadno z visoko temperaturo, slabim počutjem, lahko je prisotna mrzlica, težje dihanje, medtem ko se kašelj pojavi šele kak dan kasneje. Pnevmokokna pljučnica neredko sledi virusni okužbi dihal. Ob pravočasnem in učinkovitem zdravljenju bolezen praviloma ne pušča posledic.
Na kakšen način zdravimo omenjene okužbe?
Bolezni, ki so povzročene s pnevmokoki, praviloma zdravimo s penicilinskimi antibiotiki. Če je zdravljenje pravočasno, je običajno uspešno. V zadnjih letih pa je vse več pnevmokokov odpornih proti antibiotikom, kar predstavlja resen problem pri zdravljenju, zato ima toliko večji pomen preprečevanje pnevmokoknih okužb. Najbolj zanesljivo lahko pnevmokokno okužbo preprečimo s cepljenjem. Poznamo dve vrsti cepiv. Že dolgo znana polisaharidna pnevmokokna cepiva so pri otrocih, mlajših od dveh let, zaradi nezrelosti njihovega imunskega sistema neučinkovita, zato se uporabljajo le za cepljenje odraslih in otrok, ki so starejši od dveh let in ki imajo določene osnovne bolezni. Novejša konjugirana pnevmokokna cepiva so pripravljena tako, da tudi nezrel imunski sistem lahko ustvari ustrezno zaščito in so zato primerna tudi za otroke že po dopolnjenem drugem mesecu starosti.
Za katere otroke pa je cepljenje priporočljivo, kakšno in kako je s stroški? Ali se cepljenje krije iz sredstev obveznega zdravstvenega zavarovanja ali je samoplačniško?
Od 1. januarja 2015 je cepljenje proti pnevmokokom uvedeno v naš nacionalni program cepljenja kot neobvezno cepljenje, ki pa je plačano iz sredstev obveznega zavarovanja za dojenčke v prvem letu starosti, torej za vse, ki so rojeni od oktobra 2014. Cepljenje se izvaja od dopolnjenih treh mesecev starosti dalje, sočasno z drugimi cepljenji, ki so predvidena v istem starostnem obdobju. Cepljenje se sicer priporoča tudi zdravim otrokom med prvim in petim letom starosti, posebej če so bolj izpostavljeni možnosti okužbe, vendar je v teh primerih cepljenje samoplačniško. Iz sredstev obveznega zavarovanja pa je cepljenje s konjugiranim cepivom plačano otrokom do petega leta starosti, ki so brez vranice (prirojeno, zaradi bolezni ali poškodbe), imajo kronične bolezni obtočil, dihal, jeter, ledvic, sladkorno bolezen, polžev vsadek, živčno-mišično bolezen, ki povečuje tveganje za aspiracijo, sum na likvorfistulo ter bolezni in stanja, ki slabijo imunski odziv, ter za otroke po ponovljeni invazivni pnevmokokni okužbi. Indikacijo za cepljenje v teh primerih postavi zdravnik ustrezne specialnosti. Cepljenje s konjugiranim pnevmokoknim cepivom pa je priporočljivo tudi otrokom s ponavljajočimi vnetji srednjega ušesa, vendar je cepljenje teh otrok, rojenih pred oktobrom 2014, samoplačniško.
Komu cepljenje odsvetujete oziroma kakšni so neželeni učinki?
Neželeni učinki po pnevmokoknem cepljenju so redki. Najpogosteje se pojavijo bolečina, rdečina in oteklina na mestu cepljenja in povišana telesna temperatura. Cepljenje s konjugiranim pnevmokoknim cepivom odsvetujemo le osebam, ki imajo znano alergijo na sestavine cepiva.
So pa pnevmokoke okužbe pogoste tudi pri starejših in bolnikih z nekaterimi kroničnimi boleznimi. Se tudi ti lahko cepijo, da preprečijo omenjene bakterijske okužbe?
Pnevmokokne okužbe so pogostejše v dveh skrajnih starostnih skupinah, kot že omenjeno pri dojenčkih in majhnih otrocih, in pa pri starejših ljudeh, zlasti so ogroženi starejši od 65 let. V vmesnih starostnih obdobjih jih pogosteje srečujemo le pri osebah, pri katerih je delovanje imunskega sistema oslabljeno zaradi različnih bolezni. Pri odraslih je najpogostejša s pnevmokoki povzročena okužba pljučnica. Cepljenje proti pnevmokoknim okužbam se tako priporoča vsem starejšim od 65 let in pa ne glede na starost vsem tistim, ki nimajo vranice, imajo okvarjeno imunost zaradi bolezni, denimo rakave bolezni, avtoimune bolezni ali zdravljenja, kot so kemoterapija, nekatera biološka zdravila, steroidi. Priporočamo ga še bolnikom s sladkorno boleznijo in nekaterimi kroničnimi boleznimi obtočil, dihal, jeter, ledvic in z nekaterimi živčno-mišičnimi boleznimi. Vsem tem bolnikom priporočamo cepljenje s konjugiranim in nato še polisaharidnim cepivom. Kljub temu da je to cepljenje priporočeno, je le pri nekaterih indikacijah plačano iz sredstev obveznega zdravstvenega zavarovanja. Cepljenje s polisaharidnim pnevmokoknim cepivom je iz sredstev obveznega zavarovanja omogočeno bolnikom, mlajšim od 19 let (za študente do 26 let), s prej naštetimi indikacijami, pri starejših od 19 let je plačano le bolnikom z imunskim sistemom, oslabelim zaradi bolezni ali zdravljenja, bolnikom z likvorfistulo in polževim vsadkom. Cepljenje denimo ni brezplačno dostopno za kronične bolnike (npr. KOPB) po 65. letu starosti. Cepljenje s konjugiranim pnevmokoknim cepivom pa je, če so starejši od pet let, plačano iz sredstev obveznega zdravstvenega zavarovanja le bolnikom brez vranice, s prirojeno imunsko pomanjkljivostjo, bolnikom z okužbo HIV, po presaditvi organov ali krvotvornih matičnih celic in pa bolnikom pred uvedbo nekaterih bioloških zdravil.