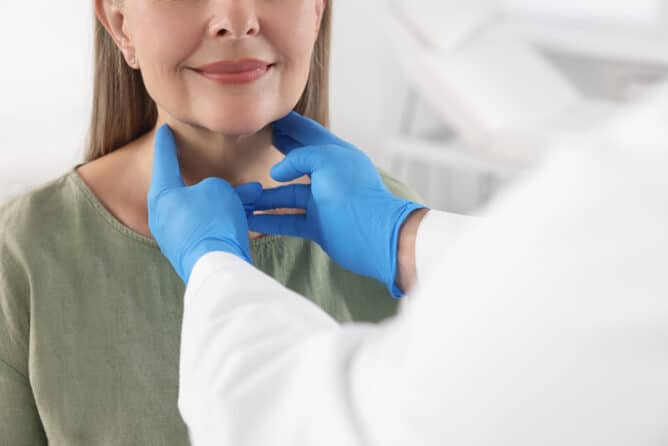
Kaj je žleza ščitnica in kakšna je vloga ščitničnih hormonov?
Ščitnica je žleza, ki leži na spodnjem delu vratu in izloča ščitnična hormona tiroksin (T4) ter trijodtironin (T3). Ščitnična hormona uravnavata presnovo in vplivata na vse organe v telesu. Pomembna sta za rast in razvoj ploda. Vplivata na delovanje hipofize, ki glede na njuno količino izloča hormon tirotropin (TSH), ki je najpomembnejši test za oceno funkcijskega stanja ščitnice.
Če ščitnica zboli, se lahko spremenita velikost ali oblika žleze, lahko se spremeni tudi njena funkcija, kar pa ni nujno povezano s spremembo velikosti. Povečani ščitnici pravimo tudi golša, ki jo lahko opazimo sami ali pa nas nanjo opozorijo drugi. Povzroča lahko tiščanje ali občutek tujka, pri večji golši pa se lahko pojavita tudi oteženo dihanje in hripavost.
Druga skupina bolezni nastane zaradi spremenjenega funkcijskega stanja ščitnice. Razlikujemo hipotirozo, to je premajhno delovanje ščitnice, in hipertirozo – to je prekomerno delovanje ščitnice. Pri hipotirozi, ki je pogostejša, imamo naslednje znake: smo utrujeni, poveča se nam telesna teža, prebava je upočasnjena, težje se koncentriramo, smo zaspani in slabše prenašamo mraz. Pri hipertirozi smo prav tako utrujeni, se težje koncentriramo, smo nemirni, močneje in hitreje nam utripa srce, izgubljamo težo, prebava je pospešena, slabše spimo, se potimo in tresemo.
Do kakšnih sprememb v delovanju ščitnice prihaja med nosečnostjo?
Med nosečnostjo prihaja do fizioloških sprememb v celem telesu. Sama ščitnica se poveča in je močneje prekrvljena. Povečajo se metabolične potrebe nosečnice in ploda, zaradi česar se tudi potrebe po ščitničnih hormonih povečajo. Najpreprosteje se to vidi pri ženskah, pri katerih je ščitnica že pred nosečnostjo pomanjkljivo delovala – pri njih je pogosto treba povišati odmerek ščitničnih hormonov za 30 do 50 odstotkov.
V nosečnosti se v krvi poveča koncentracija hormona humani horionski gonadotropin (HCG), ki se veže na receptor za TSH in ga šibko stimulira. Ta hormon narašča do 12. tedna nosečnosti in je pri večplodni nosečnosti višji. Povzroči lahko prehodno hipertirozo, ki pa je ne zdravimo, saj običajno ni huda in spontano izzveni. Poveča se tudi raven estrogena, kar poveča koncentracijo prenašalnih beljakovin v krvi, ki vežejo ščitnične hormone, zaradi česar se poveča količina ščitničnih hormonov v krvi. V tretjem trimesečju koncentracija prostega tiroksina pade pod referenčno vrednost zaradi mehanizmov, ki še niso do kraja raziskani.
Ali je med nosečnostjo priporočljivo spremljati raven ščitničnih hormonov?
Med nosečnostjo aktivno ne iščemo bolnic. Izbrani zdravnik se odloči za merjenje ravni ščitničnih hormonov, če je imela nosečnica bolezen ščitnice pred zanositvijo, če ima simptome in znake bolezni, pozitivno družinsko anamnezo ali katero od avtoimunskih bolezni. Pri ženskah z boleznijo ščitnice svetujemo kontrolo ravni TSH pred načrtovano nosečnostjo, nato v prvem trimesečju nosečnosti kontrolo na štiri do šest tednov ter enkrat v drugi polovici nosečnosti. Želimo, da se ob določitvi odmerka tiroksina izbrani zdravnik posvetuje s specialistom za bolezni ščitnice.
Ali lahko pri ženskah z boleznimi ščitnice med nosečnostjo prihaja do zapletov?
Bolezni ščitnice med nosečnostjo so redke. S kliničnimi znaki izražena hipotiroza se pojavi pri 0,3 do 0,5 odstotkih nosečnicah. Več je hipotiroze, kjer je zvišana koncentracija TSH, hormona pa sta še normalna. Zdravimo ju z L-tiroksinom, saj hipotirozo povezujemo s splavom, nizko porodno težo otroka ter njegovim slabšim intelektualnim in motoričnim razvojem. Pred začetkom zdravljenja opredelimo njen vzrok. Najpogostejši je Hashimotov tiroiditis, to je avtoimunska bolezen ščitnice. Druga skupina bolezni je hipertiroza, ki se pojavi pri 0,2 do 0,4 odstotkih nosečnosti. Najpogosteje gre za bazedovko, ki jo je treba razlikovati od prehodne hipertiroze zaradi zvišane koncentracije HCG. Hipertiroza je povezana z večjim tveganjem za preeklampsijo, srčno popuščanje, prezgodnji porod in nizko porodno težo otroka. Zdravimo jo s tirostatikom. Diagnozo postavi specialist, ki vodi bolnico, nosečnica potrebuje pogoste kontrolne preglede. Za bazedovko so značilna protitelesa proti TSH receptorju, ki prehajajo skozi posteljico in lahko povzročijo hipertirozo pri plodu. V tem primeru nosečnico napotimo v ambulanto za rizično nosečnost. Tretja skupina bolezni, ki se lahko pojavi med nosečnostjo, je golša, ki pa je običajno ni treba zdraviti. Nosečnico spremljamo, izključiti je treba morebitno rakavo obolenje ščitnice. Po porodu lahko pride do avtoimunske bolezni, do t. i. poporodnega tiroiditisa, kjer je motnja delovanja ščitnice običajno prehodna. Gre za preveliko količino ščitničnih hormonov in stanje se običajno normalizira prej kot v enem letu.
Kako pomembni so za razvoj ploda materini ščitnični hormoni?
V prvem trimesečju nosečnosti plodova ščitnica še ne deluje. V tem obdobju sta rast in razvoj otroka popolnoma odvisna od materinih ščitničnih hormonov. Šele po 16. tednu nosečnosti začne otrokova ščinica tvoriti hormone. Takrat je nastajanje ščitničnih hormonov pri njem odvisno od zadostne količine jodida v materini krvi in njegovega prehoda v otrokovo kri. Pomanjkanje ali presežek materinih ščitničnih hormonov pa neugodno vplivata na nosečnost in razvoj otroka.
Ali je med nosečnostjo priporočljivo jemati pripravke z jodom?
Jod je sestavni del ščitničnih hormonov. Odrasli ga potrebujemo dnevno 150 mikrogramov, nosečnice in doječe matere pa 250 mikrogramov. Slovenija zagotavlja zadosten vnos joda od leta 1999 s predpisom, da mora kuhinjska sol vsebovati 25 miligramov kalijevega jodida na kilogram. Smo država z ustrezno jodno preskrbo, kar je pokazala tudi domača raziskava zdravih nosečnic. Specialist za ščitnico svetuje dodaten vnos joda le nosečnicam, ki imajo zdravo ščitnico in uživajo manj slano hrano.
Kako pogosta je prirojena hipotiroza in kako se zdravi?
Prirojena hipotiroza je zelo redka in ima zelo hude posledice za razvoj otroka – ima jo en novorojenček na 4000 rojstev. V Sloveniji smo leta 1981 uvedli presejalno testiranje za odkrivanje te bolezni. Novorojenčkom po rojstvu izmerimo raven tiroksina iz kapljice krvi, ki jo vzamemo na peti. Z zgodnjim odkrivanjem in zdravljenjem te bolezni otrokom omogočimo normalno rast in razvoj.