Kako bi opisali integrirano oskrbo bolnika s sladkorno boleznijo?
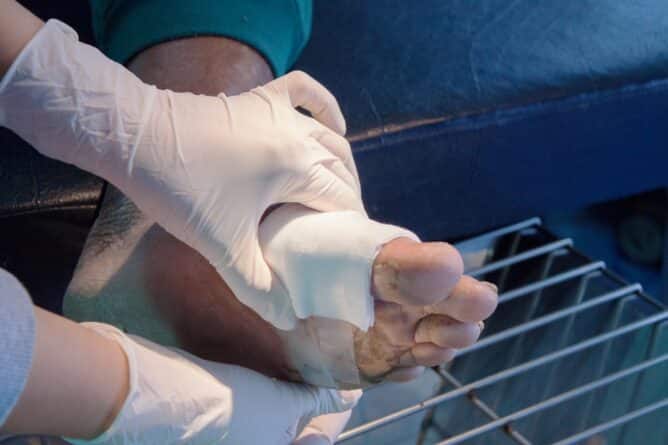
Oskrba bolnikov s sladkorno boleznijo je zahtevna, saj poteka na primarnem in sekundarnem nivoju. Poleg osnovne zdravstvene oskrbe vključuje številne druge strokovnjake v zdravstvenih domovih, specialističnih ambulantah, terciarnih centrih in lekarnah. Pomembno je, da so njihove dejavnosti usklajene, povezane in bolniku na različnih ravneh zdravstvenega varstva zagotavljajo enaka in razumljiva navodila ter da pri načrtovanju zdravljenja v kar največji meri upoštevajo bolnikove želje in želje njegovih bližnjih. Te so zelo različne, saj nanje vpliva več dejavnikov; med drugim osebna prepričanja, vrednote in tudi kulturno ozadje. Tako po eni strani govorimo o »mehaničnem« delu oskrbe, po drugi pa o osebnem pristopu k bolniku. Čeprav gre za isto bolezen, jo je potrebno pri vsakem bolniku obravnavati individualno in s poudarkom na njegove posebne značilnosti. Zelo pomembno je tudi, kakšen odnos ima do bolezni bolnik sam. Jo sprejema ali živi v zanikanju? Vse to je potrebno pri vsakem bolniku raziskati, prepoznati in skladno s tem ukrepati. Žal ne obstaja neki preprost vodnik ali priročnik, ki bi ga lahko uporabili v vseh primerih. Veliko truda je potrebnega, da lahko govorimo o integrirani oskrbi. Ta pa lahko zagotavlja optimalne izide zdravljenja in bolniku pomaga tudi, da prevzame nadzor nad svojim zdravjem.
Kdo je po vašem mnenju odgovoren za to, da se tak pristop uresniči?
V veliki meri bolnik sam. Seveda bolnik obiskuje zdravnike in specialiste, vendar s svojo boleznijo živi velik del časa sam. Zato mora biti samemu sebi najboljši menedžer. Zdravstveno osebje mora bolnika opolnomočiti, ga usmerjati in mu pomagati, da pride do vseh potrebnih informacij. Potem pa je on tisti, ki je odgovoren za svoje nadaljnje ravnanje. Zdravstveno osebje včasih morda ni znalo priskrbeti bolniku vsega potrebnega za to, da bi lahko postala njegova vloga pri zdravljenju bolj dejavna. Zdaj vemo, da so zelo pomembna izobraževanja, ki poskrbijo, da bolnik razvije veščine, zaradi katerih posledično lažje in bolje živi.
Omenili ste, da je vsak bolnik drugačen. Osebnostno in zaradi nekega kulturnega ozadja, iz katerega izhaja. Kakšne so vaše izkušnje z bolniki po svetu?
Običajno bolniki radi vprašajo: Doktor, kaj bi bilo najbolje zame? Ampak enoznačnega odgovora na to vprašanje ni. Sem zdravnik in poznam postopke zdravljenja in uradne smernice, vendar moram še vedno pri vsakem bolniku ubrati poseben pristop. Ne želim namreč govoriti o zdravem načinu življenja, prehranjevanja in drugih priporočilih samo zato, da mi bo bolnik kimal in se strinjal z menoj, ker sem pač zdravnik, ne bo pa sledil mojim priporočilom. Ljudje poznajo koristi diete, pa se je kljub temu ne držijo. Zato mora imeti to, kar bolniku govorim, zanj smisel. Vzeti si moram čas za pogovor, da odkrijem, kaj ga motivira. Ni dovolj, da mu natrosim kup informacij, ampak da skupaj z njim odkrivam načine, kako bi lahko spremenil svoje vedenje in svoje navade. Vzemimo za primer telesno dejavnost. Vsi pacienti mi bodo potrdili, da vedo, kako pomembna je redna telesna dejavnost. Vendar bodo v isti sapi zatrjevali, da nimajo časa zanjo, ker zjutraj vozijo otroke v šolo, potem so v službi, potem imajo kup gospodinjskih in drugih opravil in jim zmanjka časa za vadbo. Povsem nesmiselno je taki osebi reči: 30 minut na dan moraš telovaditi. Ker ne bo. Če pa to osebo malo povprašam o prijateljih in družini, bom izvedel, da ima vnučka, ki ga obožuje. Sedaj lahko predlagam nekaj, kar je v očeh tega človeka smiselno – naj gre vsak dan na sprehod z vnučkom.
Ampak za takšen pristop si mora zdravnik vzeti čas. Časa pa ima zelo malo …
Drži. Zdravniki se zavedajo, da bi za takšen pristop potrebovali več časa. Idealno bi bilo imeti eno uro časa za vsakega pacienta, ker pa imamo običajno na razpolago okoli 10 minut, je zelo pomembno, kako bomo izkoristili ta čas. Nesmiselno je vedno govoriti o vsem; bolje je odpreti najprej področje, poiskati rešitve in si zastaviti realne cilje. Ko so ti vsaj približno doseženi, se premaknemo na drugo področje in si zastavimo nove cilje.
Za takšen pristop bi zdravniki že skoraj potrebovali dnevnik, v katerega bi beležili vse te dogovore. Pacientov je veliko …
Običajno ga imajo; imenuje se »individualni načrt oskrbe«. Tako lahko sproti preverjajo, koliko bolnik dosega zastavljene cilje. Na primer, da se z bolnikom dogovorim, da bo šel do železniške postaje peš. To je 15 minut v eno smer in 15 v drugo, skupaj že 30 minut hoje na dan. Razlika je, če bolnika vprašam: A hodite vsak dan? Ali pa ga vprašam: A hodite vsak dan peš na vlak? Samo konkretni cilji prinesejo konkretne rezultate. Še posebno pri kroničnih boleznih je pomembno, da je tim zdravstvenih delavcev in drugih strokovnjakov usposobljen za takšno, konkretno vrsto pomoči. Še enkrat poudarjam, treba je spremeniti vedenje, vzorce obnašanja.
Zdaj govorite že o kognitivno-vedenjski terapiji. Bi moral biti po vašem mnenju zdravnik tudi psihoterapevt?
Zdravniki bi vsekakor morali biti usposobljeni, da bi znali voditi pogovor in usmerjati bolnika na ta način. Seveda bi bilo idealno, če bi bili zdravniki tudi psihoterapevti ali dietetiki, ampak to so redki. Zato je pomembno, da zdravniki poznajo osnove tega znanja, ki ga lahko potem vključujejo v svoje delo.
Je to izziv za prihodnost?
To je izziv že za današnji trenutek. Imamo epidemijo sladkorne bolezni; v zadnjih 30 letih se je število sladkornih bolnikov na svetu podvojilo in nenehno narašča. Sladkorna bolezen predstavlja veliko grožnjo za nacionalni zdravstveni sistem, zato v razpravah na to temo ne govorimo o tem, kaj bomo storili v naslednjih desetih letih, ampak kaj lahko bolje naredimo že sedaj.
Največ sladkornih bolnikov v Zasavju in Posavju
V Sloveniji z zdravljeno sladkorno boleznijo živi 63.600 oseb, starih 65 let ali več, oziroma vsaka peta oseba nad 65. letom. Sladkorna bolezen je najbolj prisotna v Zasavju, Posavju, Savinjski in Pomurski regiji ter v delu jugovzhodne Slovenije. Pojavnost sladkorne bolezni je povezana tudi s socialnimi neenakostmi v zdravju, kar se kaže z večjim in hitrejšim naraščanjem sladkorne bolezni v skupinah z nizkim socialno-ekonomskim položajem.